








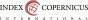

 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Abdominální gravidita je velmi vzácným typem ektopické gravidity. Její výskyt činí jen asi 1 % případů ektopické gravidity, je však nezbytnou součástí diferenciálně diagnostického algoritmu těhotenství nejasné lokalizace. Stejně jako může být pestrá klinická symptomatologie, velmi se od sebe liší i rizikovost a řešení jednotlivých případů, a to dle konkrétního místa implantace fertilizovaného oocytu. Tento článek popisuje diagnostický proces a následný management případu abdominální gravidity lokalizované mezi střevní kličky v levém podžebří.
Za ektopickou graviditu označujeme stav, kdy fertilizovaný oocyt implantuje v jiné lokalitě než v endometriu dutiny děložní. Incidence tohoto stavu je 11/1 000 těhotenství (1). V drtivé většině případů (až 94 %) (2) se jedná o graviditu tubární. V současnosti již diagnostika ani následný management nečiní větší obtíže, jako tomu bylo ještě v době nedávné. Ve vzácných případech se však plodové vejce může nacházet v atypické lokalizaci. Ektopická gravidita lokalizovaná mimo vejcovod se oproti graviditě tubární vyznačuje přibližně 7 - 8násobnou mateřskou mortalitou (3). Dříve a nepřesně používaný termín mimoděložní těhotenství sice obsáhne drtivou většinu případů ektopické gravidity, ale dnes by se již neměl používat.
Abdominální gravidita je jedním z nejvzácnějších typů ektopické gravidity (1 % všech ektopických gravidit) (2). Jako každá vzácná diagnóza může způsobovat obtíže při svém odhalení. Při těhotenství nejasné lokalizace a vitality (PUL) je tedy nezbytné myslet kromě mladší datace těhotenství či tubární ektopické gravidity i na tyto vzácné případy. Jedná se o heterogenní klinickou jednotku. Klinické příznaky i následný management se liší podle toho, kde dojde k nidaci plodového vejce. To může být například na omentu, pánevní stěně či velkých cévách, na ovariu, slezině, játrech, bránici či střevní kličce. Byly popsány i případy nidace na poševním pahýlu po hysterektomii (4,5). Někdy také může dojít k uhnízdění plodového vejce na seróze dělohy. Pro včasné vyloučení těchto patologií je nezbytná spolehlivá UZ (ultrazvuková) lokalizace nidace plodového vejce v děloze.
Etiologie není doposud objasněna. Neví se, zda se jedná o primárně patologickou implantaci či sekundární implantaci například po tubárním abortu (6). Mezi rizikové faktory patří patologie vejcovodů, hluboký pánevní zánět, endometrióza a metody asistované reprodukce (7).
Stejně jako je široké spektrum lokalit abdominální gravidity, jsou pestré i možnosti klinické symptomatologie. V některých lokalitách může zůstat abdominální gravidita dlouho nerozpoznána. Literatura popisuje i případy, kdy těhotenství prosperovalo i za hranici 30. týdne, protože bylo považováno za fyziologickou intrauterinní graviditu (8,13). Nidace v oblasti gastrointestinálního traktu se může projevovat nauzeou, zvracením či (sub)ileozními stavy (9) a bolestmi břicha. V některých případech se může objevit vaginální krvácení. Na opačné straně závažnosti symptomů potom stojí prezentace pod obrazem krvácivé náhlé příhody břišní až hemoragického šoku.
Management abdominální gravidity se odvíjí od její lokalizace a symptomatologie. V některých případech může nacházet v atypické lokalizaci. Ektopická gravidita lokalizovaná mimo vejcovod se oproti graviditě tubární vyznačuje přibližně 7 - 8násobnou mateřskou mortalitou (3). Dříve a nepřesně používaný termín mimoděložní těhotenství sice obsáhne drtivou většinu případů ektopické gravidity, ale dnes by se již neměl používat. dojde ke spontánnímu zániku plodového vejce a při absenci významnějších obtíží je možné zvolit konzervativní postup. Pokud je těhotenství diagnostikováno časně, je metodou volby laparoskopické řešení. V případě implantace v oblasti velkých cév je pak doporučován laparotomický přístup pro riziko masivního krvácení (10). Největší problém představuje odstranění placenty, aby tato procedura nebyla příliš devastující pro postiženou tkáň a nezpůsobila obtížně ztišitelné krvácení, či naopak abychom se vyhnuli pozdějším komplikacím způsobeným reziduálním trofoblastem (11). Farmakologické řešení abdominálního těhotenství pomocí methotrexátu má nejistý výsledek. Vzhledem k široké škále možných případů patologické implantace musí být každý případ abdominální gravidity posuzován individuálně.
Z biochemických vyšetření nám pomáhá posouzení trendu hladiny volné podjednotky beta-hCG. Problémem však je, že na rozdíl od gravidity tubární mohou být jeho hladiny i dynamika naprosto fyziologické (12). Vedoucí diagnostickou metodou je transvaginální UZ vyšetření. V následující kazuistice je však zřejmé, že i to má své limity, a proto je vždy nezbytné doplnit vyšetření i o abdominální UZ, a to nejlépe v rukou zkušeného ultrasonografisty.
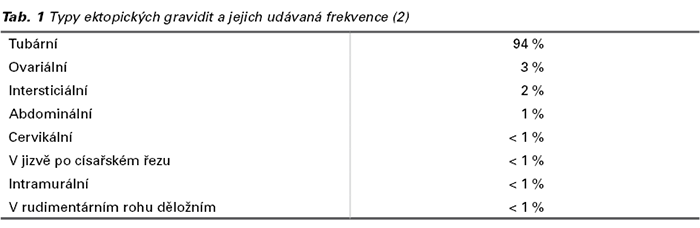
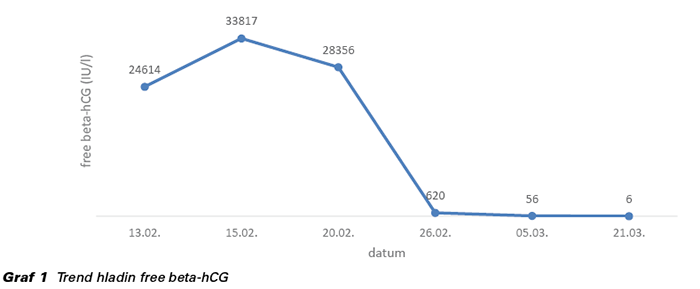
33letá primigravida, nulipara, byla odeslána k přijetí dne 13. 2. (menstruační stáří 7+4) svým ošetřujícím gynekologem pro podezření na ektopickou graviditu. Subjektivně pociťuje poslední 3 dny mírné intermitentní bolesti v podbřišku za sponou a slabě špiní. Gravitest z moči pozitivní a ultrazvukové vyšetření neprokazuje graviditu v děloze. Hladina hCG 24 614 IU/l a transvaginální (TVU) a transabdominální (TAU) ultrazvukové vyšetření popisuje suspektní útvar v oblasti levého ovaria, bez volné tekutiny v malé pánvi.
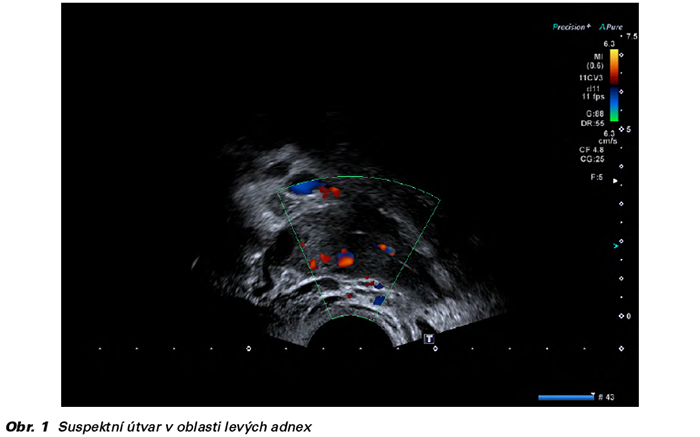
Pacientka indikována k laparoskopické revizi, která byla provedena týž den, spíše překvapivě s negativním nálezem. Ektopická gravidita nebyla zjištěna: normální nález na děloze, adnexech a v malé pánvi, bez přítomnosti krve v Douglasově prostoru. Pracovní diagnóza pracuje s hypotézou mladší intrauterinní gravidity, kterou se dosud nepodařilo vizualizovat. Pacientka byla propuštěna do ambulantního sledování 1. pooperační den, bez subjektivních obtíží a v dobrém klinickém stavu. Dne 15. 2. provedeno kontrolní stanovení hCG v krvi (33 817 IU/l), opět s negativním ultrazvukovým nálezem, a to jak u TVU, tak TAU. Dne 20. 2. pacientka pro pouze mírný pokles hCG (28 356 IU/l) při podezření na patologickou či neprosperující intrauterinní graviditu indikována k revizi dutiny děložní (RCUI), která byla provedena následující den. Z dělohy získán materiál odpovídající decidualizovanému endometriu.
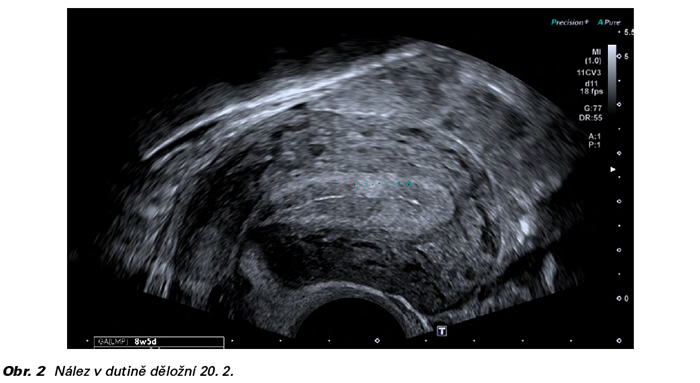
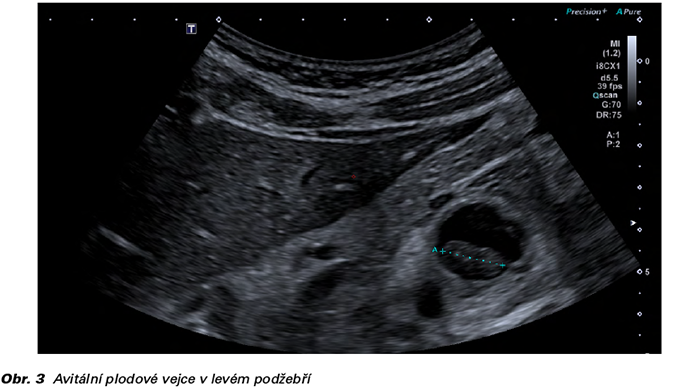
Dne 26. 2. provádíme opět podrobné ultrazvukové vyšetření (UZ), a to jak vaginální, tak abdominální sondou. V levém podžebří mezi střevními kličkami nacházíme plodové vejce s embryem, CRL 15 mm, bez prokazatelné vitality, odpovídající grav. hebd. 8+1. Vzhledem k poklesu hladiny hCG na hodnotu 620 IU/l uzavíráme případ jako neprosperující abdominální graviditu cca 1 týden po odumření embrya. U pacientky sledovány hladiny hCG ve 14denních intervalech, které stále klesají až k nule a pozorujeme regresi útvaru v pravém podžebří.
Abdominální gravidita se podílí na cca 1 % všech případů ektopických gravidit. Jako vzácná diagnóza může způsobovat diagnostické rozpaky. Je nutné na ni myslet vždy v případech těhotenství neznámé lokalizace. Faktory ovlivňující incidenci PUL jsou kvalita UZ přístroje a erudice ultrasonografisty. Mezi biologické faktory pak patří BMI pacientky, pozice dělohy, přítomnost děložních myomů, VVV dělohy, adnexální patologie či střevní náplň (22). Oproti ektopické graviditě lokalizované v tubě má abdominální gravidita 7 - 8násobnou mateřskou mortalitu (3).
Abdominální těhotenství představuje velmi heterogenní klinickou jednotku a stejně tak pestrá je škála jeho možného klinického obrazu od zcela asymptomatického po život ohrožující náhlou příhodu břišní (1). V našem případě se jednalo o oligosymptomatickou pacientku, kdy bylo sice na počátku vyšetřovacího procesu správně vyřčeno podezření na ektopickou graviditu, ale ve zcela odlišné lokalizaci - ve vejcovodu. Standardně se obdobné případy řeší laparoskopicky, ale naše pacientka měla negativní laparoskopický nález na adnexech a v malé pánvi. Vzhledem k tomu, že možnou příčinou abdominální gravidity je sekundární nidace po tubárním abortu, nemusí být pozitivní ultrazvukový nález bez následného laparoskopického potvrzení nutně zapříčiněn nesprávnou diagnostikou. Situace byla následně přehodnocena jako neprosperující intrauterinní gravidita, což u těhotenství nejasné lokalizace může tvořit až 50 % případů (22). Pro přetrvávající diagnostické rozpaky, kdy bylo možno vyloučit prosperující nitroděložní graviditu, bylo přikročeno k RCUI. Patolog však graviditu v dutině děložní nepotvrdil. Pro dobrý klinický stav byla pacientka dále sledována ambulantně a po dalších 10 dnech bylo lokalizováno plodové vejce v levém podžebří mezi střevními kličkami. Nidace na střevní stěně či omentu může být provázena střevní obstrukcí (9) a následné pokusy o chirurgické řešení komplikuje riziko masivního krvácení v případě, že placentární tkáň aroduje velké cévy (12). Proto se v některých případech přikračuje spíše k farmakologickému řešení celkovým podáváním methotrexátu (15). V našem případě jsme postupovali konzervativně. Obávali jsme se možných rizik spojených s aktivním řešením abdominální gravidity. Podporu k našemu rozhodnutí jsme našli v trvale klesajících hladinách hCG, absenci srdeční akce plodu na UZ vyšetření a v neposlední řadě v stabilním klinickém stavu pacientky. Pacientku jsme sledovali do negativity hCG a regrese plodového vejce v levém podžebří.
Abdominální gravidita představuje vzácnou, ale potencionálně život ohrožující patologii časného těhotenství. Její diagnostika bývá obtížná a mělo by se na ni myslet vždy, když se nedaří nalézt graviditu v obvyklých lokalizacích. Diferenciálně diagnostická úvaha musí počítat s touto eventualitou vždy při stoupajících hladinách hCG bez příslušného ultrazvukového korelátu v děloze. Samotné transvaginální vyšetření je jak v gynekologii, tak v časné graviditě považováno za nedostatečné, protože neodhalí struktury mimo malou pánev.
Publikace byla podpořena výzkumným záměrem RVO-VFN64165.