








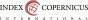

 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Anémie v těhotenství je uznávaným rizikovým faktorem pro komplikace plodu a matky, jako je nedonošenost, nízká porodní hmotnost, abrupce placenty, preeklampsie a poporodní krvácení. Nejčastější je anémie z nedostatku železa, tvoří přibližně 90 % všech anémií zachycených v těhotenství. Porod anemické ženy klasifikujeme jako rizikový. Každá těhotná žena by měla preventivně přijímat 30 mg elementárního železa denně pro pokrytí potřeb v těhotenství (přibližně dvojnásobná dávka než u netěhotné). Toto množství je obtížné přijmout i v případě běžné pestré stravy. Množství elementárního železa udávaného v léčivých přípravcích nekoresponduje s jeho biologickou dostupností. U anemických žen by prvním terapeutickým testem mělo být podání železa perorálně. Pokud po 4 týdnech dojde k nárůstu hladiny hemoglobinu, jednalo se o nedostatek železa. Ženy s potvrzenou anémií z nedostatku železa by měly přijímat 30–60 mg elementárního železa denně. V případě nedostatečné suplementace perorálními preparáty je vhodné zvážení intravenózních preparátů železa. Symptomatické těhotné s těžkou anémií (<75 g/l), v pozdní fázi těhotenství (po 34. týdnu) nebo s nedostatečnou odpovědí na suplementaci železem by měl vyšetřit specialista – internista a vyloučit jiné příčiny anémie. Po normalizaci hladin hemoglobinu by suplementace měla být podávána další 3 měsíce nebo alespoň do 6. týdne po porodu. Ženy s hladinou hemoglobinu <105 g/l v období po porodu by měly užívat 30–60 mg elementárního železa denně po dobu 3 měsíců. Parenterální podání železa je léčbou volby u žen s potvrzeným deficitem železa, které nedostatečně odpověděly na perorální podání nebo ho netolerovaly (zejména těhotné v II. a III. trimestru). Perorální a intravenózní preparáty mají prokazatelný efekt při terapii anémie z nedostatku železa ve srovnání s placebem. Intravenózní preparáty mají oproti perorálním rychlejší nástup účinku a jsou méně náročné na spolupráci pacienta. Starší typy intravenózních přípravků byly více spojovány se závažnými komplikacemi vyvolanými těžší alergickou reakcí. Krevní transfuze by měla být vyhrazena ženám s rychlou větší krevní ztrátou s hemodynamickými důsledky a rizikem dalšího krvácení nebo známkami kardiovaskulárních komplikací.
Anémie je definována jako stav, kdy počet červených krvinek nebo jejich kapacita transportu kyslíku nepokrývá fyziologické potřeby organizmu. Anémie v těhotenství je definovaná jako hladina hemoglobinu <110 g/l, resp. <105 g/l ve III. trimestru (1). Jedná se o nejčastější nepravidelnost v těhotenství. Incidence je zhruba 20 % v rozvinutých zemích a až 50 % v méně rozvinutých zemích, kde se významně podílí na perinatální morbiditě a maternální mortalitě (2,3).
Anémie v těhotenství je spojena se: sníženou odolností mateřského organizmu k infekci, vyšší incidencí akutního peripartálního krvácení, vyšší incidencí předčasného porodu a nižší porodní váhou, horší adaptací na těhotenství obecně (horší odolnost k fyzické námaze, horší psychický stav těhotné). Také plod je zatížen vyšší morbiditou a mortalitou: vyšší incidence hypoxie v druhé době porodní, nižší porodní váha, anémie v novorozeneckém období, snížená odolnost k infekci (3-6). Vedle výše zmíněných komplikací je anémie také spojena s vyšší mateřskou pooperační morbiditou a mortalitou (Graf 1) (7).
Erytropoéza
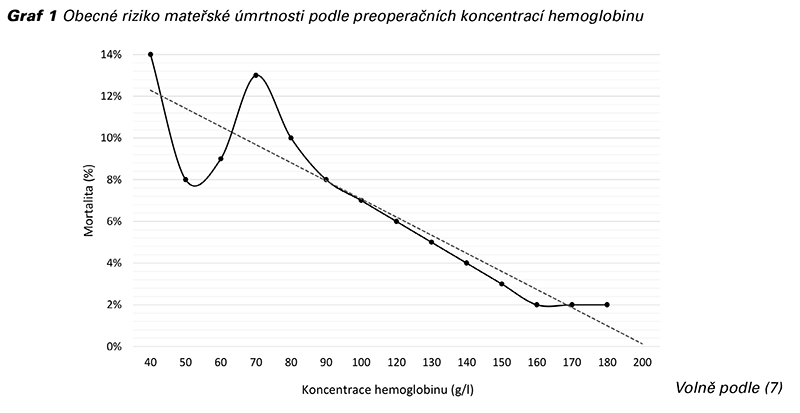
U dospělých se červené krvinky tvoří v kostní dřeni. Nezralý erytrocyt dospěje do funkčního stavu přibližně za 7 dní a jeho životnost v oběhu je 120 dnů, kdy je následně degradován ve slezině. V průběhu těhotenství dochází k relativní hemodiluci – plazma expanduje o 50 % (na objem cca 1200 ml), ale množství červených krvinek expanduje pouze o 25 % (z cca 225 na 300 ml) (Graf 2) (8). Proto dochází ke snížení koncentrace hemoglobinu v krvi (měřeno v jednotkách gram/litr), i když má těhotná žena v absolutních číslech více červených krvinek než netěhotná. Z tohoto důvodu je tolerance k anémii u těhotné ženy posunuta o 10 g/l níže než u netěhotných žen (u netěhotné populace je normální hranice anémie 120 g/l) (9).
Formy železa a vstřebávání
Železo je nejvíce zastoupeným kovem na zemi a také esenciálním mikronutrientem nezbytným pro mnohé metabolické procesy v organizmu. Železo můžeme dělit na jeho organické formy (hemové železo, hemoproteiny, organické soli železa) a na anorganické formy (anorganické soli železa). V organizmu se železo přirozeně nachází pouze v ionizované formě, případně ve vazbě na organické molekuly. Hem je nízkomolekulární neproteinová struktura, v jejímž středu je navázán centrální ion FeII a která se váže na proteinové řetězce za vzniku tzv. hemoproteinů (hemoglobin, feritin, hemosiderin, myoglobin, enzymy obsahující Fe) (10).
Koncept tzv. „elementárního železa“ využíváme pro snadnější srovnávání celkového množství iontů železa v organizmu v jeho různých formách (hemoglobin, feritin, enzymy obsahující Fe ap.), ale také k porovnání obsahu iontů železa v léčivých přípravcích a doplňcích stravy (anorganické a organické formy železa). Obsah elementárního železa se většinou udává v mg či mmol a nemusí korelovat s biologickou dostupností dané formy. S pojmem „elementární železo“ se můžeme setkat i u některých doplňků stravy, kde je ale tento pojem použit chybně. Ve zmíněných doplňcích se „elementárním železem“ převážně nazývá anorganická sůl železa upravená tzv. mikronizací na menší částice pro výrobci udávanou lepší vstřebatelnost. Nejedná se tedy přímo o elementární železo jako takové (10,11).
Resorpce železa probíhá především v duodenu. Z potravy se dle potřeb organizmu vstřebává 3-25 % železa. Denní příjem železa v potravě by měl u těhotné tvořit minimálně 30 mg (přibližně dvojnásobná dávka než u netěhotné). Nejlépe se vstřebává železo ve formě hemu (Hem Fe2+). Nehemové železo se může vstřebávat pouze ve formě železnatého iontu Fe2+, proto musí být nehemové železo ve formě Fe3+ na luminálním povrchu enterocytu nejprve redukováno na Fe2+. Po vstřebání je uvnitř buňky erytrocytu železo naopak oxidováno na Fe3+, které přestupuje přímo do krve nebo zůstává v enterocytu ve vazbě na feritin a při obnově sliznice se deskvamací buněk odstraňuje zpět do lumina střeva. To je také jediný mechanizmus, kterým se železo z organizmu odstraňuje mimo krevní ztráty. Pro vstřebávání železa je zásadní nízké pH tráveniny, která zvyšuje gradient H+, který žene Fe2+ do enterocytu a zároveň pomáhá uvolňovat železo z organických komplexů. V krvi je železo dále vázáno na transferin a pomocí transferinových receptorů se tak dostává do erytroblastů, hepatocytů či placenty. Feritin představuje zásobní formu železa, která se nachází ve střevní sliznici, játrech, kostní dřeni, enterocytech a plazmě. Představuje rychle využitelnou rezervu Fe3+ iontů železa. Jinou zásobní formou železa je hemosiderin v makrofázích jater a kostní dřeně, železo se z něj však mobilizuje obtížněji (10,11).
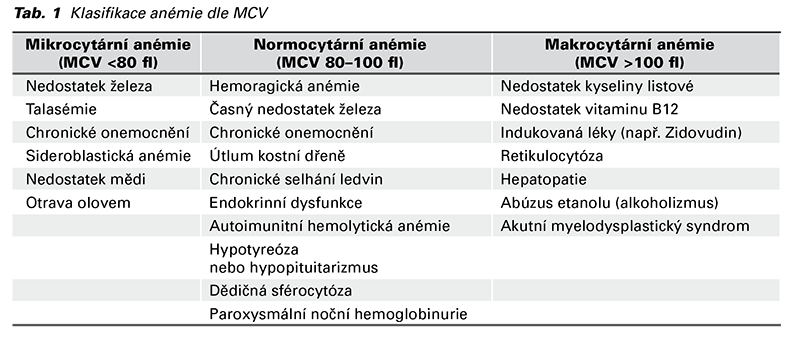
Anémie se dá klasifikovat podle více klasifikačních systémů (laboratorní parametry, etiologie). Velmi často užívaná je klasifikace na základě středního objemu erytrocytu (MCV) měřeného ve fl (femtolitr). Uvedená klasifikace je také nápomocná v diagnostickém managementu, kdy MCV napomáhá určit etiopatogenezi anémie (Tab. 1) (9). Podle koncentrace hemoglobinu dělíme těhotenskou anémii na mírnou 90-110 g/l, střední 70-90 g/l a závažnou <70 g/l.
V těhotenství se setkáváme nejčastěji s anémií z nedostatku železa, kyseliny listové anebo vitamínu B12. Ostatní příčiny anémie v těhotenství jsou v naší populaci velmi vzácné a v úvahu přichází infekce (HIV, CMV, EBV, parvovirus B19 nebo hepatitidy). Velmi vzácně se lze setkat s onemocněními jako jsou malárie, brucelóza nebo tuberkulóza, i když vhledem k migraci ze zemí bez preventivní medicíny očekáváme spíše nárůst dříve raritních onemocnění. Také srpkovitá anémie nebo talasémie je v naší populaci velmi vzácná.
1. Anémie z nedostatku železa
Je nejčastější příčinou (přibližně 90 %) všech anémií zachycených v těhotenství. Těhotenství vyžaduje pro správný vývoj plodu navíc přibližně 1000 mg elementárního železa (500 mg pro červené krvinky, 350 mg pro plod a placentu, 150 mg pro krevní ztráty při porodu) (12). Z výše uvedeného vyplývá, že nároky na přísun železa se v těhotenství zvyšují. Doporučené denní dávky se mohou mírně lišit v závislosti na typu doporučení. Obecně se lze shodnout, že každá těhotná by měla denně přijmout alespoň 30 mg elementárního železa, a to již od počátku těhotenství. Při potvrzené anémii WHO doporučuje i dávky dvojnásobné (60 mg elementárního železa denně) (13). Po normalizaci hladin hemoglobinu by suplementace měla být podávána další 3 měsíce nebo alespoň do 6. týdne po porodu. Ženy s hladinou hemoglobinu <105 g/l v období po porodu by měly užívat 60 mg elementárního železa denně po dobu 3 měsíců (14).
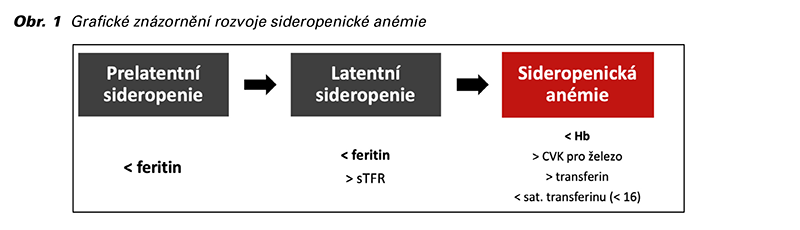
Rozvoj anémie z nedostatku železa je v průběhu těhotenství pozvolný, takže se klinicky nemusí dlouho manifestovat. Únava, bolest hlavy, horší výkonnost, slabost nebo vertigo patří ke klinickým známkám anémie. Laboratorně se zpočátku projevuje jen prelatentní sideropenie, kdy je koncentrace hemoglobinu konstantní, ale feritin je snížený. Při trvajícím nedostatku železa se rozvíjí latentní sideropenie, kdy se navíc zvyšuje koncentrace solubilního transferinového receptoru (sTRF) a následně dochází k vyčerpání rezervních mechanizmů a dojde k laboratorně měřitelnému poklesu koncentrace hemoglobinu. Současně je snížená MCV pod 80 mg/dl a snižuje se saturace transferinu. Zvyšuje se koncentrace transferinu a celková vazebná kapacita pro železo (CVK). Grafické zobrazení na obrázku (Obr. 1).
Ženy, které nejsou anemické, ale mají sníženou hladinu sérového feritinu (< 12 μg/litr), by měly užívat 30 mg elementárního železa denně s kontrolním stanovením hladiny hemoglobinu a sérového feritinu po 8 týdnech léčby (13).
2. Anémie z nedostatku kyseliny listové
Nedostatek kyseliny listové s vlivem na krvetvorbu je mnohem méně častý než nedostatek železa. Nicméně byla prokázána souvislost mezi deficitem kyseliny listové a vyšší incidencí defektů neurální trubice plodu a defektů septa srdečních síní nebo abrupcí placenty (15). Proto je u všech těhotných doporučováno preventivní užívání 0,4 mg/den kyseliny listové prekoncepčně a v I. trimestru. U žen s anamnézou defektu neurální trubice v předchozím těhotenství je doporučená dávka více než 10násobná, tj. 5 mg kyseliny listové denně (16). V klinické praxi se hladiny kyseliny listové v organizmu obvykle nevyšetřují, ale objektivizovat nedostatek kyseliny listové v organizmu je možné vyšetřením MCV (při nedostatku kyseliny listové je zvýšen na více než 100 fl). Pro cílenou diagnostiku lze stanovit sérové hladiny kyseliny listové.
3. Anémie z nedostatku vitaminu B12
Pacienti s deficitem vitaminu B12 vyžadují další diagnostiku k vyloučení perniciózní anémie (17). Ve zvýšeném riziku jsou těhotné s vegetariánskou dietou, idiopatickými střevními záněty, nebo autoimunitním onemocněním (autoimunitní thyroiditida, Gravesova- Basedowova nemoc). V případě potvrzené anémie s deficitem vitamínu B12 by měla těhotná být suplementována 2,6 μg denně do konce šestinedělí a 2,8 μg denně v průběhu laktace.
Vzhledem k tomu, že nedostatek B12 je nejčastěji způsoben poruchou absorpce, doporučenou formou léčby je parenterální terapie s hydroxykobalaminem (1000 μg/ml) formou intramuskulární injekce jednou týdně po dobu 3 týdnů. Při podezření na dietní nedostatek B12 by měla být indikována krátkodobá perorální léčba B12 (např. kyanokobalamin 1000 μg/den). Doporučuje se opakování stanovení hladiny B12 za 3-4 týdny pro ověření léčebné odpovědi (18).
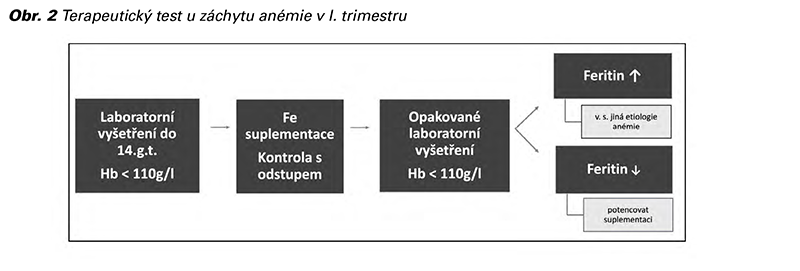
Každá těhotná by měla mít v těhotenství minimálně dvě stanovení krevního obrazu (poprvé mezi 10.-14. týdnem a ve 28.–34. týdnu). Koncentrace hemoglobinu, společně s MCV a eventuálně feritinem (pod 12 μg/l) by měla být dostačující pro diagnostiku anémie. Při zjištění anémie, kdy předpokládáme, že se jedná o anémii sideropenickou, provádíme nejprve terapeutický test perorálními přípravky železa. Kontrola efektu terapie by měla být opakována v intervalu 4 týdnů. Pokud je léčba železem neúspěšná nebo jsou jiné abnormality v krevním obraze, měla by být těhotná referována hematologovi (internistovi). Grafické znázornění na obrázku (Obr. 2).
Hladina hemoglobinu pod 75 mg/l je klasifikována jako závažná a může ohrozit jak těhotnou, tak plod. Vždy se snažíme zjistit její příčinu. Schopnost kompenzace u pomalu vznikající anémie je značná, takže ani v těchto případech nemusí mít těhotná žádné zásadní klinické obtíže. O to je tato situace zrádnější, protože i sebemenší rychlá krevní ztráta může vést k okamžité dekompenzaci. Pokud není dostatek času k pokusu o perorální suplementaci, je intravenózní podání železa intervence první volby (například ve III. trimestru těhotenství musíme těžší anémii řešit razantně a rychle). Dříve se v těhotenství podávala v podobných případech krevní transfuze, která by dnes měla být vyhrazena pouze pro ženy s akutní větší krevní ztrátou, kde riziko dalšího krvácení je vysoké nebo jsou přítomny známky hrozících kardiovaskulárních komplikací. Těhotné se závažnou anémií by měly být konzultovány s internistou.
Potrava
Nejlepší prevencí nedostatku železa je vyvážená a dostatečně pestrá strava. Alternativní stravovací směry (vegetariánství, veganství) mohou nést riziko nedostatku některých esenciálních živin. Maso je nejvíce využitelným zdrojem železa, s mírou vstřebávání až 30 %, zatímco z ostatních potravin se vstřebává pouze asi 5 % přijatého železa. Odhaduje se, že až 50 % žen má deficit doporučených denních dávek železa. V rámci prekoncepční péče by měla být věnována pozornost stravovacím návykům a diskutována otázka dostatečného přívodu živin s dobře dostupným železem. V tabulce 2 je uvedený přehled obsahu železa ve vybraných potravinách (19).

Doplňky stravy
Doplňky stravy by pro léčbu anémie v těhotenství neměly být první volbou. Účinky doplňků stravy deklarované výrobcem nejsou ověřovány žádnou autoritou, navíc se zde mohou vyskytovat aditiva, která mohou být potenciálně riziková pro plod. V současné době jsou pro suplementaci železa stále více populární doplňky ve formě tzv. orgánových lyofilizátů (např. lyofilizáty zvířecích jater). Lyofilizovaná játra jsou ale vedle železa také bohatým zdrojem vitamínu A, který může být ve vysokých dávkách teratogenní pro vyvíjející se plod. Na toto riziko dokonce pamatuje i přímo naše legislativa a dle ustanovení § 3 Vyhlášky č. 58/2018 Sb., o doplňcích stravy a složení potravin musí každý doplněk stravy obsahující více než 800 mcg vitamínu A v denní dávce obsahovat doporučení „Nevhodné pro těhotné ženy“. Užívání těchto doplňků je označeno upozorněním nevhodnosti užívání v těhotenství. I přesto se s jejich užíváním můžeme u těhotných žen setkat a je nutné je o uvedených rizicích informovat.
Léčivé přípravky
Pro korekci nedostatku železa jsou obvykle dostačující perorální preparáty. Délka suplementace je individuální, ale většinou trvá týdny, někdy i několik měsíců. V orálních přípravcích se nachází elementární železo v organické formě (hemové železo, fumarát, sukcinát a jiné organické soli) nebo anorganické formě (sulfát). Preparáty ve formě proteinových komplexů železa jsou lépe tolerovány a mají lepší biologickou dostupnost (hemové až 40 %). Biologická dostupnost u ostatních sloučenin se pohybuje okolo 3-20 % a jejich užívání je spojeno s vyšší mírou nežádoucích účinků (gastrointestinální diskomfort). Obsah železa v jednotlivých léčivých formách většinou číselně nekoreluje s požadovaným denním příjmem elementárního železa. Je to právě z důvodu rozdílné biologické dostupnosti jednotlivých forem železa. Dávky však není třeba přepočítávat, jelikož tato skutečnost je již reflektována v SPC jednotlivých léčivých přípravků a upravena v dávkování. Intravenózní suplementace železa je vyhrazena pro případy těžké anémie, když je perorální léčba neúčinná či špatně tolerovaná, anebo je potřeba zajistit rychlé doplnění zásob železa (například ve III. trimestru těhotenství nebo po porodu) (14).
Při perorálním podávání přípravků je třeba dodržovat doporučené denní dávky. Zvyšování dávky nad doporučenou mez nezvýší vstřebávání železa, ale může zvýšit riziko nežádoucích účinků, zejména gastrointestinálního diskomfortu (20). Těhotným ženám, které udávají intoleranci více dostupných léčivých přípravků (anorganické i organické soli železa), lze po konzultaci a vysvětlení nabídnout železo ve formě hemu (hovězí hemoglobinový prášek), které je u nás t.č. distribuováno pouze jako doplněk stravy, nikoliv jako léčivý přípravek.
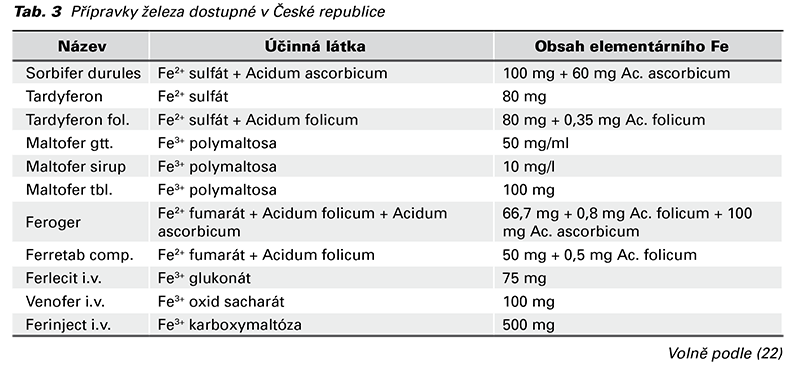
Na trhu jsou dostupné přípravky pro intravenózní podání. U intravenózních přípravků byl prokázán rychlejší nástup účinku a lepší compliance ve srovnání s perorální léčbou (jednorázové intravenózní podání oproti každodennímu perorálnímu podávání během několika týdnů až měsíců) (21). V tabulce 3 jsou uvedeny perorální a parenterální přípravky železa, které jsou registrovány v České republice (22).
Publikovaná data podporují důkazy, že dnes používané intravenózní přípravky jsou bezpečné a účinné při korekci závažného nedostatku železa v těhotenství. Intravenózní podávání železa by mělo být zváženo při léčbě těžší těhotenské anémie. Závažné reaktivní příhody po i.v. aplikaci jsou dnes spíše raritní (vysoká využitelnost a pomalé uvolňování železa). Mírnější reakce na infuzi by pacientky neměly významně ohrozit. Starší formy intravenózních preparátů železa sestávající z vysokomolekulárního dextranu, které již nejsou v současnosti registrovány, byly spojeny s výskytem těžké přecitlivělosti v 1–3 %, zatímco dnes používaný sacharát železa a glukonát železitý jsou bezpečné a účinné (23).
Interakce s léky
Železo může mít interakce s jinými léčivy a některé léky mohou mít nepříznivý vliv na hladinu železa. Mezi významné zástupce řadíme často užívaný levotyroxin a inhibitory protonové pumpy. Současné užívání železa a levotyroxinu může u některých pacientů vést ke klinicky významnému snížení účinnosti levotyroxinu (24). Proto se doporučuje podávat levotyroxin s odstupem 4 hodin od léčivých přípravků obsahujících železo. Žaludeční kyselina hraje důležitou roli při absorpci nehemového železa z potravy. Inhibitory protonové pumpy, jako např. omeprazol, snižují kyselost obsahu žaludku a mohou proto snížit absorpci železa. Léčba inhibitory protonové pumpy není spojena s vyčerpáním zásob železa nebo anemií u lidí s normálním obsahem železa, ale u osob s anémií z nedostatku železa užívajících inhibitory protonové pumpy, nemusí být perorální suplementace dostačující (25).
Přetížení organizmu železem
Jednou z komplikací nadměrné suplementace preparáty železa může být přetížení organizmu železem, kdy může docházet k tzv. hemosideroze. Hemosideroza je charakterizována patologickým ukládáním hemosiderinu do tkání, např. plic, jater, mozku, slinivky, ledvin, srdce, a následným orgánovým poškozením. Riziko předávkování u perorálních i intravenózních forem železa je při dodržení SPC, délky terapie a pravidelných kontrol parametrů železa, minimální (26). Riziko přetížení železem po transfuzi nastává pouze v případě opakovaných transfuzí (udává se kolem 20 transfuzí) (27).
Ve všech případech jsou základní prevencí mimo dodržení SPC opakované kontrolování hladin železa a především hladiny feritinu. Při interpretaci výsledků kontrolních odběrů je nutné brát ohled na to, že podání železa i.v. hladinu feritinu výrazně ovlivní až 8 týdnů po podání (27). Suplementace perorálním železem po podání transfuze by se měla řídit aktuálními kontrolními laboratorními výsledky parametrů metabolizmu železa – především feritinem.
Je dostatek evidence pro tvrzení, že těhotné ženy, které mají dostatek železa v organizmu, mají nižší riziko anémie při porodu, vyšší pravděpodobnost zvýšených hladin hemoglobinu ve druhém a třetím trimestru těhotenství, nižší riziko porodu dítěte s nízkou porodní hmotností a porodu před 37. týdnem těhotenství a nižší riziko předčasného porodu před 34. týdnem těhotenství.
Souhrn
Anémie v těhotenství je definovaná jako hladina hemoglobinu <110 g/l, resp. <105 g/l ve III. trimestru. Edukace těhotných týkající se stravy s dostatkem železa může pozitivně ovlivnit jejich těhotenství. Každá těhotná žena by měla preventivně přijímat 30 mg elementárního železa denně pro pokrytí potřeb v těhotenství (přibližně dvojnásobná dávka než u netěhotné). Populační screening anémie rutinním stanovením sérového feritinu není obecně doporučován. Anemické ženy by v první polovině gravidity měly být primárně léčeny perorálním železem. Pokud po 4 týdnech dojde k zvýšení hladiny hemoglobinu, lze považovat za příčinu anémie nedostatek železa. Ženy s potvrzenou karencí železa by měly přijímat 60 mg elementárního železa denně. Symptomatické těhotné s těžkou anémií (<75 g/l), v pozdní fázi těhotenství (po 34. týdnu) nebo s nedostatečnou odpovědí na perorální podání železa by měl vyšetřit internista (hematolog). Nejčastější komplikací perorální suplementace železem jsou gastrointestinální obtíže, nauzea či žaludeční diskomfort. Po normalizaci hladin hemoglobinu v těhotenství by suplementace měla být podávána ještě další 3 měsíce a po dobu celého šestinedělí. Intravenózní suplementace železa je vyhrazena pro případy těžké anémie, když je perorální léčba neúčinná či špatně tolerovaná, nebo je potřeba zajistit rychlé doplnění zásob železa (například ve III. trimestru těhotenství nebo po porodu). Krevní transfuze by měla být vyhrazena pouze pro ženy, jejichž riziko dalšího krvácení je vysoké nebo vykazují známky hrozících kardiovaskulárních komplikací.
Podpořeno MZ ČR – RVO-VFN64165.