









 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Lidská reprodukce, péče o těhotenství a porod doznala v posledních sto letech takových změn, jako nikdy předtím. Klasické porodnictví se až do druhé poloviny 19. století zabývalo téměř výhradně otázkou přežití a bezpečností matky, profit pro novorozence byl jen „vedlejším efektem“. Již není problém „dostat plod ven“ z těla matky, ale umíme zvládnout většinu infekcí či krvácení v souvislosti s těhotenstvím a porodem. Heparinová profylaxe prakticky vyřešila otázku fatální trombózy a embolie. Úmrtí matky je vzácné. Současná perinatologie a fetální medicína se soustřeďuje na kvalitu početí a kvalitu přežívajícího novorozence. K tomu využívá technologie, které vznikly v posledních 40 letech a stále se rychle vyvíjejí. Jak bude vypadat reprodukce za 50 let lze jen těžko předvídat, ale již dnes je jasné, že vedle technického pokroku budou stát v popředí otázky etické. Protože to, že něco umíme, nás vždy neopravňuje k tomu, abychom to skutečně dělali.
Předpokládáme-li, že anatomicky moderní člověk, Homo sapiens (člověk moudrý), vznikl asi před 400 000 až 250 000 lety (zdroj Wikipedie), je sto let jen zlomek, „mihnutí“ v dějinách lidstva. Přesto se dá říci, že lidská reprodukce, a zde konkrétně péče o těhotenství a porod, doznala v posledních sto letech takových změn, jako nikdy předtím. Klasické porodnictví se dosud zabývalo téměř výhradně otázkou přežití a bezpečností matky, kdy jako vedlejší efekt je možno vidět i profit pro novorozence, ale ne dříve než ve druhé polovině 19. století.
Pokud vycházíme z velkého počtu historických studií, dá se zjednodušeně tvrdit, že v minulosti zemřela přibližně jedna čtvrtina dětí v prvním roce života a přibližně polovina všech dětí zemřela ještě před dosažením puberty. Mateřská úmrtnost patřila také k běžnému koloběhu života a ještě v 18. století se odhadovala na 1 z 200 porodů, kdy však během epidemií „horečky omladnic“, puerperální sepse, dosahovala 2-8:100 porodů. To vše také souviselo s délkou života, která byla ovlivněna nejen vysokou kojeneckou úmrtností a úmrtími adolescentů, ale také těžko léčitelnými důsledky nehod, epidemií, ran, válek a porodů. Díky vysoké kojenecké úmrtnosti přes 25 % byl statisticky odhadovaný věk dožití od narození pouze kolem 35 let. Tento statistický údaj je však zavádějící, protože ve skutečnosti není pravda, že by se dříve lidé bez moderní medicíny běžně nedožívali 70 let. Tedy hlavní příčinou prodloužení věku nebylo zpomalení stárnutí (tj. opotřebení organizmu jeho aktivitou), ale snížení úmrtí v dětství a v dospívání a postupné vymýcení hladomorů zlepšenou dostupností potravin. Pozitivní vliv také sehrálo snižování biologického příbuzenství zvýšenou populační mobilitou ve 20. století. Jakým dílem se bude perinatální péče do budoucna podílet na zvyšování pravděpodobnosti dožití lze stěží odhadnout, protože proti sobě působí pokroky v medicíně a zhoršování celkového zdravotního stavu populace. Tzv. maximální délka života zůstává pro organizmy celkem konstantní a je spíše vnitřně determinovaná metabolizmem.
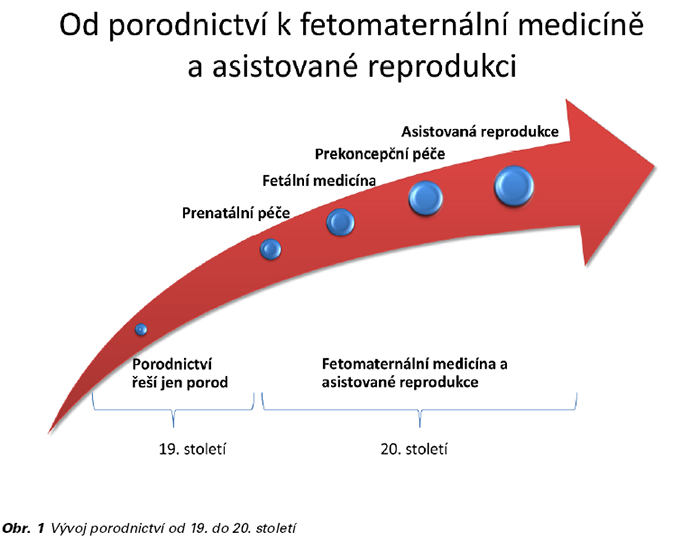
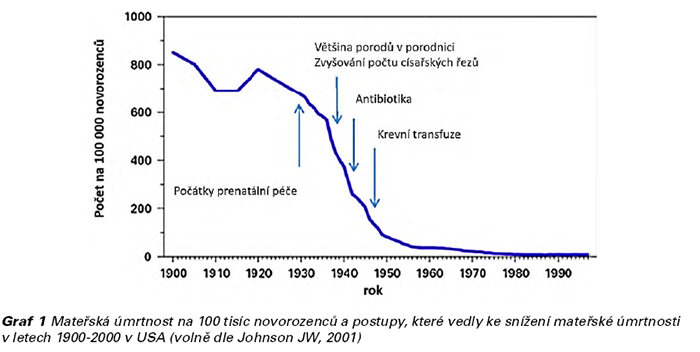
Do dvacátého století vstupovalo porodnictví jen s minimálními inovacemi a mateřská a perinatální úmrtnost byla stále neúnosně vysoká. Ozvy plodu se poslouchaly sice již od poloviny 19. století, ale středem zájmu z pragmatických důvodů zůstávala až do poloviny 20. století především těhotná (matka). Nicméně již tehdy vzniklo přesvědčení, že předcházením těhotenských patologií bude možné mateřskou i neonatální úmrtnost snížit. V roce 1929 byla v Anglii nově a poprvé zavedena prenatální péče, která spočívala v tom, že ženy byly vyšetřeny v 16., 24. a 28. týdnu těhotenství, poté každé dva týdny do 36 týdnů a poté každý týden až do porodu. Možnosti, jak pomoci matce či plodu, byly v té době omezené a hlavními příčinami katastrof byly infekce, váznoucí porody (ať již v poloze hlavičkou či koncem pánevním), krvácení z vcestného lůžka či eklampsie. V té době nebylo zvykem hledat evidenci pro tento způsob načasování kontrol a co bylo ještě zajímavější, tento způsob péče se rozšířil do celého světa a zůstal zachován až do druhé dekády 21. století, kdy je postupně nahrazován v rámci iniciativy tzv. převrácení pyramidy prenatální péče.
Ve 20. století byl porod pro ženy všech sociálních vrstev stále nebezpečný, u chudých byl o to nebezpečnější, že křivice způsobovala pánevní deformity. Samostatnou kapitolou byla infekce, zejména puerperální, které se také říkalo „horečka omladnic“ a kde začátkem dvacátého století již byla známa alespoň příčina a možnosti prevence. Nakažlivou povahu puerperální horečky popsal Alexander Gordon již na konci 18. století. Uvědomil si, že nemoc byla přenášena lékaři a porodními asistentkami. Popsal také úzký vztah mezi puerperální horečkou a erysipelem (teprve později byl jako původce identifikován streptokok). Nakonec jiní dospěli ke stejnému závěru, včetně Olivera Wendella Holmese (1809-1894), který v roce 1843 napsal, že lékaři, kteří přicházejí do styku s nedělkami, by se nikdy neměli aktivně podílet na posmrtném vyšetřování případů puerperální horečky. O čtyři roky později Ignaz Semmelweis (1818-1865), který pracoval ve Vídni a snažil se pochopit vysokou úmrtnost nedělek, dospěl k závěru, že se infekce přenáší z mrtvých těl a přiměl své studenty, aby si umyli ruce chlorovaným vápnem, když přicházejí z pitevny. Teprve v roce 1879 Louis Pasteur identifikoval streptokoka jako příčinu puerperální horečky.
Vedle zabránění přenosu infekce se začala rozvíjet antisepse, proces zneškodňování většiny mikroorganizmů na povrchu živých tkání, sliznic, nebo uvnitř organizmu. Byl to Joseph Lister (1827-1912), který jako profesor chirurgie v Glasgow v 60. letech devatenáctého století zahájil experimenty s antisepsí. Listeriánská antisepsie, která zahrnovala použití spreje s kyselinou karbolovou, výrazně snížila počet septických stavů spojených s úmrtím při všeobecné chirurgii a v porodnictví byla poprvé uplatněna v roce 1870 v Basileji ve Švýcarsku Johannem Bischoffem, porodníkem, který navštívil Listera v Glasgow. V osmdesátých letech devatenáctého století převzala většina britských a amerických nemocnic tzv. Listerovu antisepsi.
James Young Simpson (1811-1870) byl jmenován profesorem porodní asistence v Edinburghu v roce 1840. Simpson zdokonalil porodnické kleště, které se používají dodnes a experimentoval také s vakuovým extraktorem. V roce 1847 ve věku 36 let začal experimentovat s chloroformem a téhož roku byla objevena éterová anestézie. Simpson a tři přátelé poprvé inhalovali chloroform 4. listopadu 1847. Přesto, že se Simpson setkal se silným odporem lékařů a duchovních proti anestézii, podal John Snow chloroform královně Viktorii během narození jejího osmého dítěte. Chloroform se stal součástí porodnické praxe a Simpson si jako nápis na svůj erb vybral „Victo dolore“ (zvítězil nad bolestí).
Vývoj asepse a anestézie v 19. století umožnil zavedení císařského řezu. Název „císařský řez“ je pravděpodobně odvozen nikoli od Julia Caesara, ale od latinského caedere (řezati). Římský zákon Lex Caesare stanovil, že žena, která zemřela v pozdním těhotenství, by měla být porozena brzy po její smrti, a pokud dítě zemřelo, mělo by být pohřbeno zvlášť.
Císařský řez, pokud se o něj někdo pokusil, byl prováděn bez anestezie. A riziko infekčních komplikací bylo obrovské. V polovině 19. století zůstávala úmrtnost vysoká a císařský řez byl často kombinován s hysterektomií. V 80. letech 20. století se s příchodem asepse vyvinula konzervativní operace a častěji se používala „klasická“ operace - vertikální řez v horní části dělohy. Tento řez se však dobře nehojil a v roce 1906 byl zaveden moderní řez v „dolním děložním segmentu“, kde je riziko následné ruptury menší.
Až do 20. století se porodnictví omezovalo na samotný porod. S příchodem nového století vzniká samostatná prenatální péče a po světě se začínají otevírat antenatální kliniky. Porodnictví však zůstává oborem chirurgie. V roce 1885 vznikla německá gynekologicko- porodnická společnost a další národní společnosti postupně v první třetině 20. století.
Ještě v 19. století vzniklo mnoho modifikací Simpsonových kleští, které se zásadně nelišily. Velcí porodníci se prostě vyznačovali tím, že měli nástroj, který nesl jejich jméno. Téměř všechny kleště vyžadovaly, aby obličej dítěte byl obrácen směrem k zádům matky a neexistoval účinný způsob, jak se vypořádat s hlubokým příčným stavem. Až Christian Kielland navrhl v roce 1916 „rotační“ kleště, které se daly nasadit na hlavičku v různých pozicích. Naučit se bezpečně používat tyto kleště vyžadovalo jistou dovednost a na některých pracovištích jsou používány dodnes. Revolučním nástrojem umožňujícím vybavení plodu byl vynález vakuového extraktoru (který se také nazýval Ventouse). Autorem vynálezu byl Tage Malmström v 50. letech 20. století. Vakuum extraktor je významně šetrnější k matce a způsobuje méně traumat v porodních cestách než kleště, i když je méně spolehlivý při vybavení plodu. Nyní je k dispozici již několikátá generace vakuumextraktorů na jedno použití a patří ke standardnímu porodnickému instrumentáriu.
Zásadním milníkem, a to nejen v porodnictví, ale v historii lidstva, bylo kolem roku 1935 zavedení sulfonamidů a s ním související pokles mateřské úmrtnosti. Ještě ve 30. letech bylo běžné, že na odděleních šestinedělí umíralo kolem 25 % matek, které měly infekční komplikace. Gerhard Domagk (1895-1964), pracující pro německou firmu Bayer, testoval v roce 1932 na infikovaných myších sulfonamid Prontosil a již v roce 1939 získal Nobelovu cenu za medicínu. Sulfonamidy změnily léčbu puerperální horečky, brzy následované penicilinem a dalšími antibiotiky. Infekce, jako příčina mateřské úmrtnosti, je již od 80. let 20. století považována víceméně za raritní.
Ve 20. století se podařilo, také poprvé v historii, zvládnout prevenci a léčbu závažných porodnických krvácení, dříve téměř jistě smrtelných. Byla zavedena bezpečná krevní transfuze, která umožnuje krytí i obrovských krevních ztrát spojených s porodnickým krvácením, ať už způsobeným diseminovanou intravaskulární koagulopatií, nejčastěji vyvolanou děložní hypotonií po porodu či anemizací z jiných příčin. Zavedení uterotonik k prevenci či léčbě děložní hypotonie snížilo krevní ztráty a umožnilo zachránit řadu těhotných od hysterektomie či smrti. Vedle ergometrinu a oxytocinu to byly zejména prostaglandiny, které znamenaly výrazný pokrok v této oblasti.
Kriminalizace interrupcí a jejich ilegální provádění byly historicky příčinou nezřídka i smrtelných komplikací. Z těch méně závažných to byly záněty či poranění dělohy, které byly příčinou následných problémů s otěhotněním či chronickými záněty v pánevní oblasti. Liberální interrupční zákon ve verzi z 80. let ve spojení s účinnými možnostmi plánování těhotenství prakticky odstranil důvody k provádění ilegálních potratů. Také se tím podařilo vyřešit otázku bezpečnosti provádění ukončení nechtěných těhotenství. Současně u nás neexistuje problém nechtěných těhotenství mladistvých (na rozdíl např. od Spojených států amerických či mnoha států Jižní Ameriky) a počty u nás prováděných interrupcí, díky vysoké míře akceptování plánování rodičovství, byly dosud jedny z nejnižších na světě.
Plánování rodičovství se dostalo na jinou úroveň objevem hormonální antikoncepce a nových nitroděložních tělísek. Začátky sahají do 50. let, kdy v roce 1957 užívalo již půl milionu amerických žen hormonální preparáty k regulaci menstruace, které, mimo jiné, zabraňovaly početí. U nás se efektivně hormonální kontracepce uplatnila od 80. let, ale teprve po roce 1989, v souvislosti se společenskými změnami, se k nám dostaly léčivé přípravky, do té doby nedostupné.
Od 90. let se v porodnictví prosadila epidurální anestézie, která doslova odstranila strach z bolesti při porodu. Původně se myslelo, že by to mohlo být dobrým důvodem ke zpomalení nárůstu počtu císařských řezů u žen, které se bojí bolesti spojené s porodem a raději dávají přednost anestezii při císařském řezu. I když otázka císařského řezu „na přání“ je stále velmi kontroverzní, jistě jsou situace, kdy přání těhotné zůstává hlavním faktorem k provedení této operace. Epidurální anestézie je jedním z významných pokroků v porodnictví 20. století, ale jako každý invazivní výkon má svoje indikace a kontraindikace. Pro bezpečnost těhotné je velmi důležité, aby výkon prováděl anesteziolog s dostatečnou erudicí.
I když lze těhotnou zbavit ve většině případů bolesti v souvislosti s porodem, nedaří se snižovat narůstající frekvenci císařských řezů. Má to řadu důvodů. V prvé řadě je dnes plánovaný císařský řez velmi bezpečnou operací s minimem operačních komplikací. To neplatí pro akutní císařské řezy, kde komplikace pro matku nejsou zanedbatelné. Dále je to skutečnost, že při frekvenci 1-2 dětí na jednu ženu, nelze argumentovat riziky opakovaných císařských řezů. Průměrný věk prvorodičky se dnes již pohybuje nad 30. rokem věku a procento žen, které poprvé porodí po 37. roku věku stále stoupá. Více jak 2 % ženské populace otěhotní pomocí asistované reprodukce. Také rodí stále více žen, které mají významné komorbidity, jako endokrinopatie, kardiopatie či dokonce podstoupily transplantaci orgánů. To vše vytváří prostor k ukončení těhotenství císařským řezem. Naplánovat ukončení těhotenství na konkrétní den či dopolední hodinu je často lákavé nejen pro těhotnou, ale i pro lékaře. Frekvence císařských řezů se liší v jednotlivých regionech docela zásadně: zatímco v severských zemích s nejnižší perinatální úmrtností na světě se pohybuje pod 20 %, u nás v současnosti dosahuje průměrně k 25 %, ale jsou na světě státy či regiony, kde je frekvence císařského řezu 80 %. Hlavní rizika čekají na těhotné při dalších těhotenstvích, protože se zvyšuje riziko ruptury děložní či abnormálně invazivní placenty.
Od počátku 60. let 20. století se v rozvinutém světě přesunula pozornost z matky na plod. Monitorování stavu plodu za porodu bylo možné zavedením fetálního kardiotokogramu (neboli fetálního monitoringu) a přímým stanovením acidobazické rovnováhy u plodu, odběrem vzorku krve ze skalpu (kůže) hlavičky plodu. Tyto techniky propagoval Edward Hon, narozený v Číně, ale pracující v Kalifornii, Roberto Caldeyro-Barcia z Montevidea a Erich Saling z Berlína. Jejich hlavní příspěvky byly publikovány na počátku 60. let.
Poprvé v dějinách lidstva bylo možné nahlédnout do dutiny děložní a sledovat vývoj a stav plodu, množství vody plodové a uložení placenty díky porodnickému ultrazvuku. Za pionýry této metody jsou považováni Ian Donald a inženýr Tom Brown, kteří poprvé publikovali o této technice v Lancetu v roce 1958. Lékařský ultrazvuk byl vyvinut z metody používané k detekci ponorek během druhé světové války a za 40 let překotného vývoje se etabloval jako nepostradatelná, relativně levná a naprosto bezpečná zobrazovací metoda. Díky ultrazvuku se mohla vytvořit nová specializace – fetální medicína a pokračovala v transformaci dalších lékařských oborů. Dnešní porodník, neboli fetomaternální specialista, se bez ultrazvukového zobrazování neobejde. Vývoj v této oblasti byl tak rychlý, že někteří dříve vynikající „klasičtí“ porodníci narození ve 20. století, kteří včas nepochopili směr vývoje oboru, byli marginalizováni. Průkopníkem ultrazvukové diagnostiky u nás byl gynekolog a porodník profesor Evžen Čech, který již v roce 1974 publikoval monografii „Ultrazvuková diagnostika v porodnictví a gynekologii“.
Hlavní výzvou současnosti zůstává předčasný porod, jehož přibližně 7% frekvenci se nedaří nikde na světě snížit. Podílí se asi ze dvou třetin na perinatální úmrtnosti. Nejtěžší formy předčasného porodu, tj. novorozenci narození s porodní hmotností pod 1 500 gramů, mají zvýšenou nejen mortalitu, ale bohužel i morbiditu. Předčasný porod má multifaktoriální příčiny, a proto se také někdy hovoří o „syndromu“ předčasného porodu. V současnosti se intenzivně pracuje na vývoji tzv. umělé dělohy, která by umožnila další vývoj plodu v umělém prostředí mimo dělohu matky, což by mohlo zlepšit jak kvalitu přežívání, tak i snížit mortalitu v těch nejnižších porodních hmotnostech již od poloviny těhotenství, možná i dříve. V dřívějších dobách se porodníci starali po porodu o matku i novorozence. Teprve v 60. a 70. letech 20. století se začaly rozvíjet obory neonatologie a fetomaternální medicíny, kdy vznikal nový společný přístup v řešení těhotenství a péče o plod. Porodník a neonatolog diskutují o osudu plodu v děloze, a společně řeší otázku, jestli je pro plod výhodnější další setrvávání v děloze, nebo zda péče mimo dělohu bude pro něj větším přínosem. Tato týmová spolupráce je také jedním z přínosů konce 20. století. Obor „moderní“ neonatologie vznikl v 60. letech minulého století s cílem pečovat o kriticky nemocné a velmi nezralé novorozence. Hranice životaschopnosti se postupně posouvala níže až do současného pásma 22.-24. týdne těhotenství, kdy porodník společně s neonatologem hledají optimální přístupy v zájmu matky i plodu. Neonatologie a fetální medicína tak zásadní měrou pozitivně ovlivnily kvalitu péče o matku a dítě v druhé polovině minulého století a ovlivňují příznivě kvalitu populace do dnes. Zároveň docházelo i k organizačním změnám v uspořádání provozů tak, aby jednotky intenzivní a resuscitační péče byly v blízkosti porodních sálů a kvalitní péče o novorozence mohla začít ihned po vybavení plodu.
Perinatální úmrtnost, která ve 30.-40. letech 20. století byla ještě kolem 10 %, klesla nyní asi na 5 promile, tj. asi 5 z tisíce narozených. Náhlá odumření plodu v děloze bez jasně vysvětlitelného původu jsou hlavní příčinou nitroděložních úmrtí v době, kdy umíme efektivně a včas odhalit placentární nedostatečnost či závažná onemocnění matky, jako diabetes mellitus či preeklampsii. Tyto situace bude i v budoucnu obtížné předvídat také proto, že spektrum příčin může být velmi široké a jejich frekvence je sporadická. Bezpečnost porodu se nyní ve vyspělých zemích považuje obecně za samozřejmost. Do popředí se tedy dostává otázka prožitku těhotenství a porodu, jak pro matku, tak jejího partnera. Z porodu se stává jakási zážitková událost, těhotné si chtějí porod především užít. V konkurenčním prostředí, kde porodnice jsou technicky srovnatelné, se nabízejí různé služby, které mají těhotnou přivést právě do konkrétního zařízení. Většina těchto „nabídek“ nezvyšuje bezpečí těhotné či plodu. V některých případech, jako například kdysi populární porody do vody, spíše riziko pro matku a plod zvyšují.
Současně s technizací života se setkáváme s početně malým, ale hlasitým hnutím propagujícím návrat k přírodě a k porodům doma. Ty byly, jsou a budou skutečným návratem k porodnictví 19. století, kdy v prostředí obýváku či kuchyně není možné poskytnout v případě potřeby účinnou pomoc matce ani plodu.
Co se týče organizace péče o těhotnou a dostupnost zdravotní péče, byla také u nás po druhé světové válce zavedena preventivní péče v těhotenství, jejímž hlavním cílem bylo snižování mateřské a perinatální úmrtnosti. Vedle erudice lékařů a správné praxe bylo naprosto klíčové zajištění dostupnosti péče jak regionální, tak i sociální. Kvalita zdravotní péče společnosti se odvíjí od kvality péče, kterou je společnost schopna poskytnout nejslabším a nejzranitelnějším článkům a současně v těch nejodlehlejších regionech. Tyto principy jsou i nadále velkou výzvou pro současné organizátory zdravotnictví, kteří musí udržet vyváženou míru dostupnosti a kvality péče i v podmínkách tržního hospodářství.
Možnost ovlivnit osud plodu ještě v děloze vedla ke vzniku oboru nazývaného fetální medicína. Ta se zabývá diagnostikou a léčbou plodu, buď ještě v děloze, nebo bezprostředně po porodu, ale v zařízení, které je na konkrétní léčbu novorozence vybaveno a připraveno. Tento obor se vyvíjí ruku v ruce s možnostmi genetické diagnostiky a ve svých důsledcích vlastně začíná již také u prekoncepční péče či asistované reprodukce. Ultrazvukem lze diagnostikovat vrozené vady plodu již na konci prvního trimestru těhotenství a účinná DNA diagnostika je možná od 11. týdne gravidity. Nově můžeme skrínovat chromozomální poruchy plodu bez nutnosti punkce amniální dutiny či biopsie choria, tzv. neinvazivní prenatální skríning z krve matky. Celogenomová diagnostika plodu se stává realitou, i když dosud neumíme veškerou získanou informaci klinicky interpretovat. V budoucnu se očekává, že bude možné modifikovat genetickou informaci u různých patologických stavů ještě před implantací či v děloze.
Posledních 20 let se vyvíjí fetální endoskopie. Tenkým endoskopem můžeme nejen plod vyšetřit – vizualizovat, ale také pomocí nástrojů přímo v děloze operovat. Jsme limitováni počtem vstupů do dělohy a také technickými podmínkami, jako je uložení placenty na přední stěně či zkalení vody plodové. Přerušení cévních spojek u transfuze mezi jednovaječnými dvojčaty je dnes již klasický výkon se známými, ale spíše vzácnými komplikacemi.
Klasické porodnictví je oborem minulosti. Již není problém „dostat plod ven“ z těla matky jako tomu bylo ještě v 19. století. Také umíme zvládnout většinu infekcí či krvácení v souvislostí s těhotenstvím a porodem. Heparinová profylaxe prakticky vyřešila otázku fatální trombózy a embolie. Úmrtí matky je vzácné. Současná perinatologie a fetální medicína se soustřeďuje na kvalitu početí a kvalitu přežívajícího novorozence. K tomu využívá technologie, které vznikly v posledních 40 letech a stále se rychle vyvíjejí. Jak bude vypadat reprodukce za 50 let lze jen těžko předvídat, ale již dnes je jasné, že vedle technického pokroku budou stát v popředí otázky etické. Protože to, že něco umíme, nás vždy neopravňuje k tomu, abychom to skutečně dělali.
Publikace byla podpořena výzkumným záměrem RVO-VFN64165.